Nederland telt zo’n 50.000 mensen met hepatitis B.1 Deze besmettelijke virusziekte geeft meestal geen duidelijke klachten: als die wel optreden, is de ziekte vaak al een vergevorderd stadium. Het is daarom belangrijk dat de ziekte goed wordt gemonitord.
Een Chinese man (53) met chronische hepatitis B komt voor controle op het spreekuur bij Carina Verstraete, verpleegkundig specialist hepatologie in UMC Utrecht. Hij is restauranthouder en spreekt geen Nederlands. Zijn vrouw gaat altijd mee om te tolken. Hij krijgt al jaren anti-virale therapie in de vorm van het middel entecavir. Zijn bloedonderzoek laat stelselmatig een verhoogd serum van twee aminotransferasen zien: ALAT en ASAT. Deze enzymen zijn aantoonbaar bij levercelschade.
Zoals bij elke afspraak, elke zes maanden, brengt Verstraete de conditie van de lever in kaart met de FibroScan, een echoapparaat dat de stijfheid van de lever meet. Hoe stijver de lever, hoe meer fibrose – verlittekening van het weefsel. Er zijn vier mogelijke resultaten: bij de uitslag F0 of F1 is er geen verlittekening aanwezig. F2 duidt op een matige fibrose. F3 betekent ernstige fibrose en bij F4 is er sprake van levercirrose, een verschrompeling van de lever door littekenvorming die bij acht tot twintig procent van de mensen met een actieve chronische hepatitis B-infectie na vijf tot vijfentwintig jaar later ontstaat. 2 Verstraete houdt de vinger goed aan de pols, want cirrose – op zichzelf al een ernstige aandoening – verhoogt ook nog eens de kans op een hepatocellulair carcinoom: twee tot vijf procent procent van de levercirrosepatiënten krijgt jaarlijks leverkanker.3
Bij de restauranthouder is de uitslag F3: ernstige fibrose. Verstraete vraagt de man naar zijn alcoholgebruik. Ze vertelt hem dat het belangrijk is om te proberen om de lever in een zo goed mogelijke conditie te houden. Met behulp van zijn echtgenote maakt de patiënt duidelijk dat hij dagelijks drie eenheden alcohol drinkt. Terwijl de man in het Chinees met zijn vrouw praat, merkt Verstraete veel irritatie tussen de echtgenoten. Het blijkt lastig om de boodschap over te brengen dat alcoholgebruik de lever nog verder kan beschadigen. De emoties van de echtgenote staan een heldere uitleg in de weg. De verpleegkundig specialist besluit een tolk in te schakelen. Er komt een gesprek zonder de echtgenote erbij. Verstraete heeft nu de gelegenheid om samen met de tolk rustig uit te leggen dat alcohol drinken de progressie van de ziekte kan versnellen. Ze zorgt ervoor dat hij goed geïnformeerd is, zodat hij zelf een keuze kan maken om zijn leefstijl aan te passen. Na het gesprek stopt de man met drinken.
Eerstegeneratie-immigranten grootste groep
Het is geen toeval dat de man in de spreekkamer van Christina Verstraete van Chinese afkomst is: hepatitis B komt in Nederland het meest voor bij eerstegeneratie-immigranten – immigranten die in het buitenland zijn geboren – uit een land waar hepatitis B veel voorkomt. Zij zijn vaak op jonge leeftijd besmet geraakt. De grootste groep met chronische hepatitis B bestaat uit eerstegeneratie-immigranten uit China, Marokko en Turkije.4 Daarnaast komt hepatitis B ook vaker voor bij drugsgebruikers die besmette injectienaalden gebruiken, mannen die seks hebben met mannen, sekswerkers en mensen met wisselende seksuele contacten.4
De laatste groepen lopen ook meer risico op hiv. In UMC Utrecht ziet Verstraete’s collega Inge de Kroon, verpleegkundig specialist infectieziekten, daarom regelmatig patiënten met een co-infectie van zowel hepatitis B als hiv, want hepatitis B wordt ook beschouwd als een seksueel overdraagbare aandoening (SOA). Een derde van de mensen met hiv heeft ook hepatitis B en/of hepatitis C (zie ook kader: hepatitis B versus andere vormen van hepatitis). Maar, zegt ze: de kans op overdracht door geïnfecteerd bloed is bij hepatitis B veel groter dan bij hiv en hepatitis C: ‘Bij hepatitis B is de kans transmissie 10 tot 30 procent. Bij hepatitis C is dat 1 tot 3 procent en bij hiv maar 0,1 tot 0,3 procent. Het is goed om je dat te realiseren, zeker als verpleegkundige. Bij prikaccidenten is hepatitis B een veel groter risico dan bijvoorbeeld hiv.’6
Het hepatitis B-virus is dus heel besmettelijk, maar in de dagelijkse omgang met mensen is er geen risico op besmetting. Overdracht van het virus vindt plaats via bloed-bloedcontact, seksueel contact of via de zogenoemde verticale transmissie: tijdens de geboorte via de moeder naar het kind. Via speeksel wordt het virus niet overgedragen, tenzij het vermengd is met bloed: denk aan gezamenlijk tandenborstelgebruik. Transmissie is niet aangetoond bij het gezamenlijk gebruik van bijvoorbeeld kopjes en bestek. Ook kan het virus niet door een onbeschadigde huid heen.7 Besmetting via bloedcontact is een beroepsrisico voor werkers in de gezondheidszorg. Werkgevers van verpleegkundigen, artsen en andere werknemers die blootgesteld kunnen worden aan het hepatitis B-virus zijn daarom verplicht een hepatitis B-vaccinatie aan te bieden.
Diagnostiek van hepatitis B
Om de diagnose hepatitis B te kunnen stellen, is allereerst bloedonderzoek nodig. Deze bepaling (HBsAg) kan vanaf vier weken na de mogelijke besmetting worden uitgevoerd, maar betrouwbaarder is het om de test drie maanden na de mogelijke besmetting uit te voeren. Als duidelijk is dat er sprake is van een recente besmetting wordt het HBsAg na 6 maanden opnieuw getest. Blijft de test positief? Dan heeft je patiënt hepatitis B en is aanvullend bloedonderzoek nodig naar de virusload in het bloed (HBV-DNA), de antistof HbeAg (om te weten te komen of het virus actief of inactief is) en de aan- of afwezigheid van leverontsteking (ALAT). De patiënt wordt doorverwezen naar een specialist voor behandeling als hij of zij HbsAg-positief is en tenminste één van de volgende uitslagen van toepassing is:
-HBV-DNA ≥2000 IU/ml of
-ALAT verhoogd of
-HBeAg positief
Is het virus inactief – je patiënt is dan drager van het virus – is er ook een verhoogd HbsAg, maar is er een laag HBV-DNA (< 2000 IU/ml), een normaal ALAT en een negatief HbeAg.8
Ontsteking van de lever
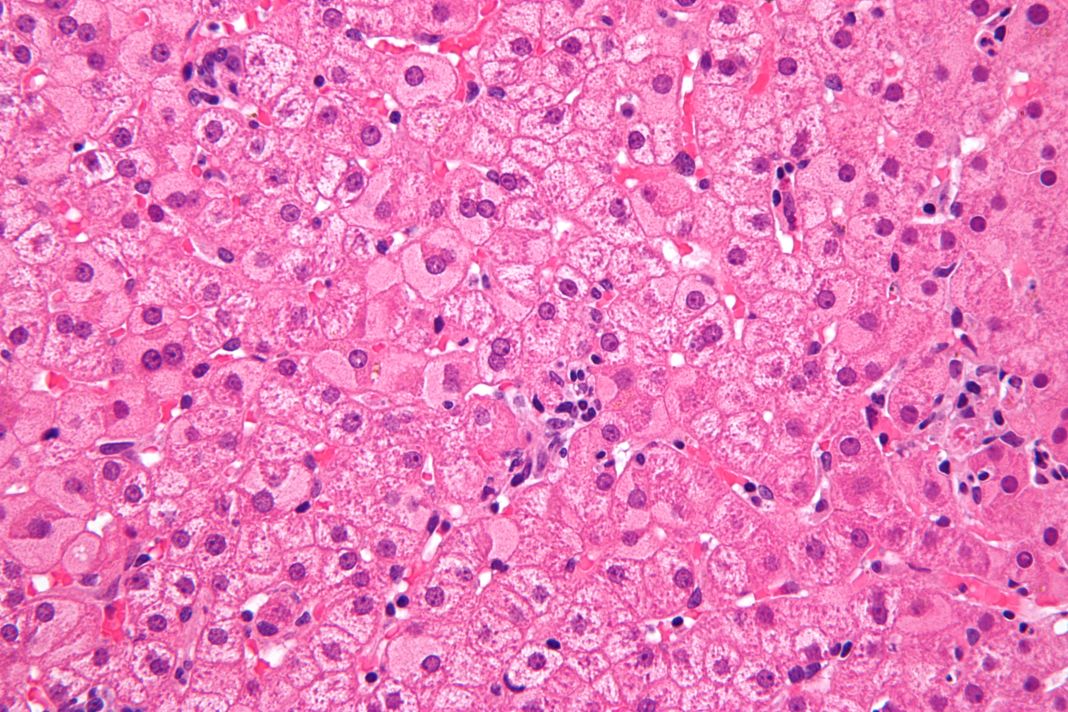
Het woord hepatitis is afgeleid uit het Grieks. Hepar betekent lever en itis betekent ontsteking. Maar wat heeft deze virusziekte met de lever te maken? Dat zit zo: het hepatitis B-virus behoort tot de familie van de zogenaamde Hepadnaviridaena. Deze Hepadna-virussen nestelen zich bij voorkeur in levercellen.7 Na binnenkomst verspreidt het virus zich via het bloed door het lichaam. Andere organen worden met rust gelaten, maar aangekomen in de lever wordt het virus door de aanhechting van specifieke receptoren opgenomen in de levercel. Het richt dan nog geen schade aan. ‘Het virus zelf maakt iemand niet ziek’, vertelt Carina Verstraete. ‘Dat gebeurt pas als het afweersysteem actief wordt. Dat gaat cellen opruimen die virusantigenen bevatten.’
Symptomen vaak afwezig
Daarbij bepaalt de kracht van de afweerreactie het klinische beeld.7 Bij ongeveer 90 procent van de volwassen mensen reageert het afweersysteem precies goed en geneest hepatitis B vanzelf binnen een half jaar. De meeste patiënten hebben dan nooit symptomen gehad. Ze kunnen wel voorkomen. Meestal gaat het dan om klachten als moeheid, ‘griep’, een slechte eetlust en misselijkheid. Bij een sterke afweerreactie van het lichaam kan er ook een acute icterische hepatitis ontstaan. Kenmerken zijn geelzucht (geel oogwit en een gele huid), donkere urine (de kleur van sterke thee) en een licht gekleurde ontlasting (de kleur van stopverf). Als het afweersysteem iets te ‘slap’ reageert op het virus, kan er een chronische infectie ontstaan. Dat gebeurt bij 10 procent van de mensen met een acute hepatitis B-infectie. Een andere bepalende factor bij het chronisch worden van de infectie is de leeftijd. Als iemand als baby hepatitis B krijgt, is de kans op chronische hepatitis veel groter.
Twee vormen van chronische hepatitis B
Er bestaan twee vormen van chronische hepatitis B: een actieve en een inactieve infectie. In beide gevallen is de patiënt dan besmettelijk, maar behandeling met antivirale middelen is alleen nodig bij een actieve infectie. De huisarts controleert elke 6 maanden of de infectie nog steeds niet actief is. Dat is belangrijk omdat door een chronische actieve hepatitis B infectie levercirrose kan ontstaan en jaren later soms ook leverkanker. Bij een chronische actieve hepatitis B onderzoekt de verpleegkundig specialist allereerst de mate van beschadiging van de lever. Verstraete: ‘Een gezonde lever is soepel, maar door fibrose wordt het orgaan steeds stijver. Hierdoor gaat de lever minder goed functioneren.’ Belangrijke taken van de lever zijn bijvoorbeeld galvorming en de productie van belangrijke eiwitten, zoals albumine, dat veel stoffen en medicijnen via het bloed door het lichaam voert, en stollingseiwitten. Ook is de lever verantwoordelijk voor het koolhydraten- en lipidenmetabolisme: de lever zet vetten en suikers uit de voeding om in brandstoffen. Deze brandstoffen worden via het bloed naar alle cellen van het lichaam getransporteerd. Verder kunnen in de lever energievoorraden worden opgeslagen. En ook filtert de lever afvalstoffen uit het bloed. Die afvalstoffen worden direct naar de darm afgevoerd en uitgescheiden, of omgezet in niet-schadelijke stoffen of stoffen die in het lichaam kunnen worden hergebruikt. Bij een leverziekte als cirrose kunnen afvalstoffen zich ophopen in het lichaam. ‘Een voorbeeld hiervan is bilirubine, een afvalproduct van hemoglobine’, zegt Verstraete.
Functioneren van de lever
Hoe het met de lever gesteld is, controleert met de FibroScan. Naast de eerdergenoemde uitslagen van F0 tot en met F4, die de stijfheid door verlittekening van de lever vaststelt, kan ze daarmee ook het functioneren van de lever meten. ‘Dat kan namelijk heel goed los van elkaar staan’, zegt de verpleegkundig specialist. ‘Soms is er sprake van een cirrose, maar functioneert de lever toch nog goed.’ Hoe goed de lever werkt, wordt duidelijk met de zogenoemde Child-Pugh Score. Afhankelijk van scores voor de waarden van de eiwitten bilirubine, albumine en de protrombinetijd (stollingsfactor II ) én het al of niet aanwezig zijn van ascites (vochtophoping in de buikholte) en hepatische encefalopathie (een syndroom met verwardheid en neuromusculaire stoornissen als gevolg van de ophoping van gifstoffen) wordt de Child Pugh Score9,10 onderverdeeld in:
klasse A: score 5-6 lichte leverfunctiestoornis
klasse B: score 7-9 punten: matige leverfunctiestoornis
klasse C: score 10-15 punten: ernstige leverfunctiestoornis
Voor de berekening van de punten: zie kader elders in dit artikel.
Behandeling met virusremmers
‘De behandeling van een actieve hepatitis B-infectie bestaat meestal uit orale toediening van de virusremmers entecavir en tenofovir, middelen die ook gebruikt worden bij hiv’, zegt Inge de Kroon. Tenfofovir is er in verschillende vormen, vertelt ze: tenofovir disoproxil fumarate ofwel TDF en tenofovir alafenamide, afgekort TAF. ‘Bij mensen met een verminderde nierfunctie kiezen we in UMC Utrecht voor TAF. Dat is een wat mildere vorm van het middel. Het is mogelijk ook minder schadelijk voor de nieren en botten, omdat er een lagere dosis nodig is en de spiegel van tenofovir in het plasma lager is.’ 11
Verpleegkundige aandachtspunten
Ook al voeren verpleegkundigen niet zelf bloedonderzoek uit, toch is het belangrijk dat zij de verschillende antistoffen herkennen, vinden beide verpleegkundig specialisten. Je moet als verpleegkundige weten of je patiënt een hepatis B-infectie dóórgemaakt heeft of gevaccineerd is, stelt Inge de Kroon. ‘Dat kun je zien aan de bloedwaarden: in beide gevallen zullen er antistoffen te zien zijn tegen HbsAg oftewel anti-HBs. Maar bij iemand die de infectie heeft doorgemaakt zie je ook de antistof HBc. Het is belangrijk om te weten of je patiënt mogelijk een opvlamming kan krijgen. Bij mensen die hiv hebben, zullen we dat daarom altijd controleren.’
Carina Verstraete wijst op het gevaar van stigma: ‘Het is goed om je als verpleegkundige te realiseren dat veel patiënten zich verschrikkelijk voelen als ze horen dat ze hepatitis B hebben. Wat ik vaak hoor is dat mensen zich vies voelen. ‘Mijn bloed is vies’, zeggen ze dan. Het kan een god gesprek met je patiënt belemmeren. ‘Ga daar professioneel mee om en nodig mensen uit om in gesprek te gaan. Dat kun je doen door bijvoorbeeld te zeggen: ‘Veel mensen met hepatitis B hebben er moeite mee om erover te vertellen, hoe is dat bij u?’
Met de Child Pugh Score kan het functioneren van de lever worden gemeten:
|
Parameter |
Toe te kennen punten |
|
|
|
|
1 |
2 |
3 |
|
Ascites |
Afwezig |
Gering |
Matig |
|
Bilirubine, mg/dl |
</=2 |
2-3 |
>3 |
|
Albumine, g/dl |
>3,5 |
2,8-3,5 |
<2,8 |
|
Protrombinetijd |
|
|
|
|
Encefalopathie |
Afwezig |
Klasse 1-2 |
Klasse 3-4 |
Bron: https://www.hepatitisinfo.nl/kennisbank/child-pugh-classificatie/
[kader 1:]
Hoe gevaarlijk
is hepatitis B?
In Nederland overlijden volgens het CBS jaarlijks zo’n vijftig mensen aan hepatis B (en C). Volgens sommige experts, zoals onderzoeker dr. Robine Hofman en hoogleraar Hepatologie Rob de Man (beiden van het Erasmus MC) ligt het werkelijke aantal een factor tien hoger. Veel gevallen van hepatitis B zijn niet bekend en de hepatitis-cijfers zijn grotendeels gebaseerd op acute hepatitis B. Bovendien wordt als doodsoorzaak vaak levercirrose of leverkanker ingevuld, niet hepatitis B. De verwachting is dat dit aantal gaat dalen. 12 Het vaccin tegen hepatitis B is sinds 2011 opgenomen in het Rijksvaccinatieprogramma, waardoor alle pasgeborenen beschermd zijn.
[einde kader 1]
A, B, C, D en E
Hepatitis A, B, C, D en E zijn allemaal vormen van virale leverontstekingen. Hepatitis A is over het algemeen een minder ernstige vorm van hepatitis die vooral bij kinderen voorkomt. Hepatitis C wordt vooral overgedragen via besmet bloed. Hepatitis D is een virus dat niet vaak voorkomt in Nederland. Mensen kunnen het alleen krijgen als ze al hepatitis B bij zich dragen. Hepatitis E kan in Nederland voorkomen in het vlees en de ontlasting van wild (bijvoorbeeld herten of wilde zwijnen).
Hepatitis B als enige vorm van virale hepatitis een DNA-virus, terwijl A, C, D en E een RNA-virus is. HBV is het enige virus dat bij de mens voorkomt. [kader 3]Verpleegkundigen
en hepatitis B
Alle verpleegkundigen worden gevaccineerd tegen hepatitis B. De vaccinatie wordt 3 keer toegediend: met 0, 1 en 6 maanden. De kans op een voldoende antistofrespons (anti-HBs ≥ 10 IE/l) na een volledige vaccinatieserie is hoog (> 90% bij volwassenen). Je blijft dan langdurig (waarschijnlijk levenslang) beschermd tegen het virus. Is de anti-HBs-titer 4 tot 8 weken na de laatste vaccinatie <10 IE/l is? Dan ben je een zogenoemde non-responder of hypo-responder en is bescherming niet aantoonbaar N.B. Dit komt bij gezonde volwassen niet vaak voor. Mocht je toch in die categorie uitzonderingen vallen, laat dan een anti-HBc bepalen om een eventuele eerdere infectie uit te sluiten. Als anti-HBc negatief is, worden 3 revaccinaties gegeven met telkens één maand ertussen (bijvoorbeeld maand 1, 2, 3 na een normaal schema), waarna opnieuw controle van de titer plaatsvindt: 4 tot 8 weken na de laatste revaccinatie. Na 2 extra doses heeft 25 procent van de nonresponders alsnog een titer ≥10 IE/l en na 3 doses is dit gestegen tot 50 procent. Bij nog meer vaccinaties is de meerwaarde beperkt (CDC 1991). Prikaccident gehad? Raadpleeg het stappenplan in de richtlijn Prikaccidenten voor de vervolgstappenm. https://lci.rivm.nl/richtlijnen/prikaccidenten#deel-2-stappenplan
[einde kader]
Noten:
1 Hofstraat SHI, Falla AM, Duffell EF, Hahne SJM, Amato-Gauci AJ, Veldhuijzen IK, et al. Current prevalence of chronic hepatitis B and C virus infection in the general population, blood donors and pregnant women in the EU/EEA: a systematic review. Epidemiol Infect. 2017:1-13.
2,3 European Association for the Study of the Liver. EASL 2017 Clinical Practice Guidelines on the management of hepatitis B virus infection. Journal of Hepatology, August 2017, Volume 67, Issue 2, Pages 370–398.
4 Ahmad AA, Falla AM, Duffell E, Noori T, Bechini A, Reintjes R, et al. Estimating the scale of chronic hepatitis B virus infection among migrants in EU/EEA countries. BMC Infect Dis. 2018;18(1):34.
5 Falla AM, Hofstraat SHI, Duffell E, Hahne SJM, Tavoschi L, Veldhuijzen IK. Hepatitis B/C in the countries of the EU/EEA: a systematic review of the prevalence among at-risk groups. BMC Infect Dis. 2018;18(1):79.
6 RIVM. Landelijke Richtlijn Prikaccidenten 2019. Te downloaden via lci.rivm.nl
7 RIVM. Richtlijn Hepatitis B. https://lci.rivm.nl/richtlijnen/hepatitis-b
8 Hadziyannis SJ, Papatheodoridis GV. Hepatitis B e antigen-negative chronic hepatitis B: Natural history and treatment. Semin Liver Dis 2006;26:130-41.
9 Child CG, Turcotte JG (1964). Surgery and portal hypertension. In Child CG (ed.). The liver and portal hypertension. Philadelphia: Saunders. pp. 50–64.
10 Pugh RN, Murray-Lyon IM, Dawson JL, Pietroni MC, Williams R (1973). Transection of the oesophagus for bleeding oesophageal varices. The British Journal of Surgery. 60 (8): 646–9. doi:10.1002/bjs.1800600817. PMID 454191.
11 In een meta-analyse uit 2018 vond de auteur van dit artikel andere uitkomsten, namelijk dat TDF en TAF waarschijnlijk hetzelfde schadelijke effect op de nieren en botten hebben wanneer er geen booster (ritonavir of cobicistat) wordt gebruikt. Als er wel een booster wordt gebruikt, heeft TAF een iets minder schadelijk effect op de nieren en botten. Hill, A., Hughes, S. L., Gotham, D., & Pozniak, A. L. (2018). Tenofovir alafenamide versus tenofovir disoproxil fumarate: is there a true difference in efficacy and safety?. Journal of Virus Eradication, 4, 73-80.
12 https://amazingerasmusmc.nl/actueel/stille-epidemie/
Dit artikel werd in een andere en kortere vorm ook gepubliceerd in april 2020 in vaktijdschrift Nursing ( ©).
Waardeer dit artikel!
Als je dit artikel waardeert en je waardering wilt laten blijken met een kleine bijdrage: dat kan! Met een grotere bijdrage steun je me nog veel meer. Zo help je onafhankelijke journalistiek in stand houden.