Veel jonge kinderen gaan onder narcose voor een uitgebreide tandheelkundige behandeling. Hun gebit is er zo slecht aan toe dat er soms wel zes kiezen tegelijk uit moeten. Is het Nederlandse kindergebit – ooit beroemd vanwege zijn goede staat – in verval?
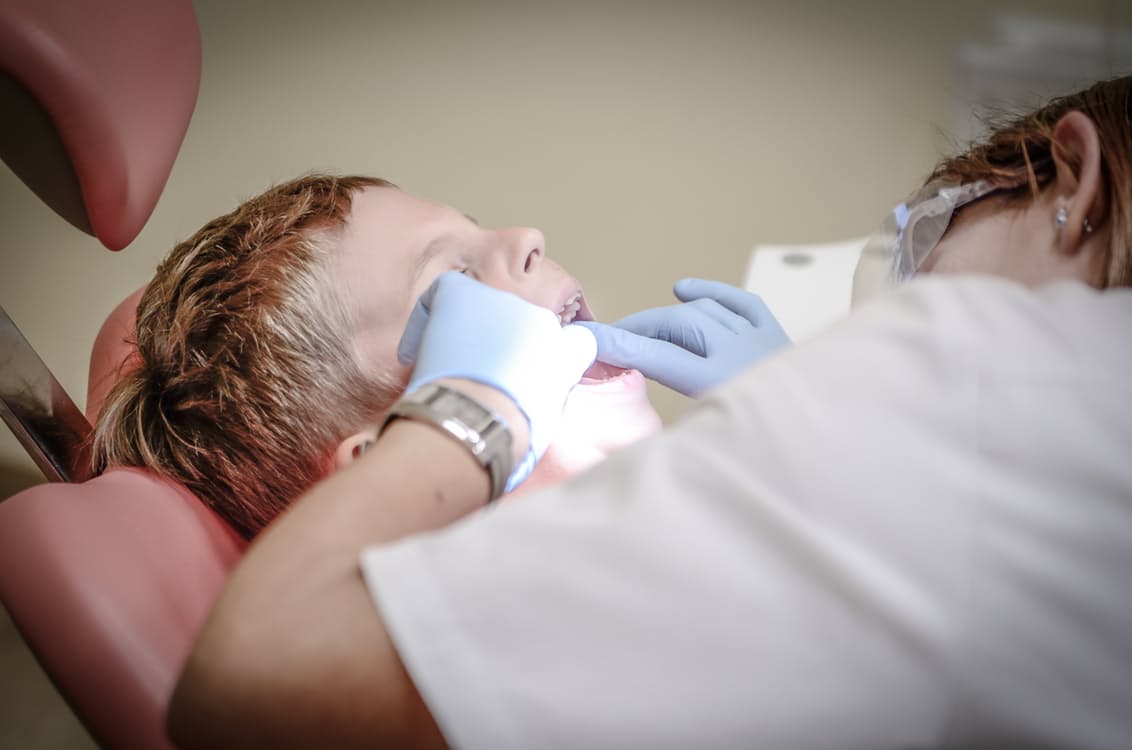
De 6-jarige Owen zit bij zijn moeder op schoot in de tandartsstoel. Anesthesioloog Michiel Schutter legt hem uit dat hij een pilotenmasker op krijgt. ‘Als je er heel hard in blaast, gaat deze ballon omhoog vliegen’, zegt Schutter terwijl hij naar de beademingsballon wijst. Owen blaast en blaast, met grote bolle wangen. Zijn ogen zijn strak gericht op de groene ballon, die in de hand van de anesthesioloog steeds hoger de lucht in gaat. Zijn ogen beginnen af en toe een beetje dicht te vallen. Even later trappelt hij flink met zijn benen en probeert hij zich om te draaien. Owen is dan al bewusteloos, legt Michiel Schutter uit. Het is een reactie van het lichaam in het stadium vlak voor de diepe narcose, te vergelijken met een diepe droomslaap. Het getrappel houdt snel op. Geroutineerd brengt Schutter een beademingsbuisje in de keel van het jongetje. Een infuus met propofol en remyfentanyl, een morfine-achtige stof, houdt Owen onder zeil en stilt de pijn.
Veel Nederlandse kinderen moeten onder narcose een tandheelkundige behandeling ondergaan. In de kindertandartspraktijk waar Owen wordt geopereerd, waren dat er vorig jaar 880: 40 procent van de 2.018 kinderen die naar deze praktijk in De Bilt werden doorverwezen. Toen kindertandarts Arie Riem in 2002 begon met het uitvoeren van narcosesaneringen, toen nog in het St. Antonius Ziekenhuis in Nieuwegein, gingen er jaarlijks tussen de 80 en de 90 kinderen onder zeil. Er waren altijd wachtlijsten, herinnert Riem zich. ‘Dan spreek je over een wachttijd van ten minste drie maanden, oplopend naar anderhalf jaar.’
Anno 2015 zijn er nog altijd wachtlijsten bij de Centra voor Bijzondere Tandheelkunde. Daar werken speciaal opgeleide tandartsen, die soms verbonden zijn aan ziekenhuizen en soms aan faculteiten tandheelkunde. Uit cijfers van zorgautoriteit NZa blijkt dat sinds 2012 steeds meer jonge kinderen op de operatietafel terechtkomen bij wie meerdere tanden en kiezen moeten worden getrokken onder algehele anesthesie. In 2012 zou het om 1.248 operaties gaan, in 2013 om 1.401 en in 2014 zou de teller op ongeveer 1.500 uitkomen. ‘Maar het registratiesysteem rammelt aan alle kanten’, zegt Ruud Bos, hoogleraar kaakchirurgie in het UMCG in Groningen. ‘Veel ziekenhuizen hebben de declaraties van 2013 nog niet doorgeven, laat staan die van 2014.’ De cijfers van de Centra voor Bijzondere Tandheelkunde ontbreken, net als de gegevens van de gespecialiseerde kindertandartspraktijken. Bos: ‘Niemand kent de exacte getallen. Maar we zien het overal: het aantal kinderen met een gaaf gebit neemt schrikbarend af.’
Zijn kinderen tegenwoordig angstiger voor de tandarts, dat er zoveel onder narcose gaan? Of is de stijging van het aantal zware operaties in gespecialiseerde kindertandartspraktijken en ziekenhuizen het gevolg van slechter wordende gebitten? Ruud Bos, schetst een somber beeld van de staat van het Nederlandse peutergebit. Hij geeft direct toe dat zijn beeld ‘negatief gekleurd’ is: ‘Ik krijg natuurlijk de extreme gevallen op de operatietafel. Maar dat lijken er wel steeds meer te worden. Soms zijn de gebitten van peuters van 2,5 al tot op het tandbeen weggerot. Het zijn dan alleen nog zwarte stompjes.’
Volgens Bos is de belangstelling voor mondgezondheid over het algemeen afgenomen. Halverwege de jaren zeventig was er meer aandacht voor het gebit, ook in de branche zelf en bij de overheid. Het was de tijd dat er fluoridetandpasta’s op de markt kwamen en de campagne ‘Snoep verstandig, eet een appel’ werd gelanceerd. Die liep tot in de jaren tachtig door. Nu staat de aandacht voor gezonde tanden en kiezen op een laag pitje. ‘Zelfs de zorgverzekeraars hebben het onderwerp laten doodbloeden’, zegt Bos.
Ook Cor van Loveren, hoogleraar preventieve tandheelkunde aan het Academisch Centrum Tandheelkunde Amsterdam (ACTA), maakt zich zorgen om de staat van het Nederlandse kindergebit. ‘Bij zo’n 10 procent van de kinderen is het gebit heel erg slecht. Veel ouders zeggen: ‘het zit bij ons in de familie’. Daarmee willen ze het slechte onderhoud en het verlies van hun eigen gebit en dat van hun kinderen verklaren. Dat is een volksgeloof dat nergens op is gebaseerd. Geen gebit is zo slecht dat je het niet zelf gaaf kunt houden. Wel is het zo dat kinderen hun tanden en kiezen nog niet goed zelf kunnen poetsen, daar hebben ze de fijne motoriek nog niet voor ontwikkeld. Ouders zouden het gebit van de jongsten zelf moeten poetsen en tot de leeftijd van tien jaar standaard moeten napoetsen.’
Krijgen Nederlandse kinderen niet gewoon te vaak suikers? Jawel, zegt Van Loveren, maar niet meer dan vroeger. ‘De suikerconsumptie in Nederland blijft al jaren constant op 40 kilo per persoon per jaar. Wat we wel zien, is dat veel jonge kinderen ’s avonds een zuigfles limonade mee naar bed krijgen. Anders slaapt het kind niet, zeggen ze dan. Een nieuwe ontwikkeling is dat antroposofische ouders tandpasta zonder fluoride kopen. Dat zijn ouders die opgegroeid zijn in de jaren zeventig en tachtig, die het gewend zijn een goed gebit te hebben. Dat is zo vanzelfsprekend geworden dat ze denken dat het bij hun kinderen ook wel goed zal gaan. Onverstandig: poetsen met tandpasta zonder fluoride is vragen om problemen.’
Bij Owen is er iets anders aan de hand: hij heeft een zeldzame aangeboren gebitsafwijking. ‘Dit is een heel kwetsbaar mondje’, zegt Danielle Majtlis-De Haes terwijl ze Owens gebit bekijkt door een operatiebril. ‘Enkele kiezen zijn zwaar aangetast, tot in de zenuw. Het glazuur is niet sterk.’
Een andere tandarts heeft bij Owen al eerder een kies verwijderd. Dat leverde zoveel stress op dat Owen getraumatiseerd is geraakt. Nu moeten er drie kiezen uit. Op vier andere kiezen, waar ook gaatjes in zitten, plaatst de tandarts roestvrijstalen kroontjes. Die beschermen de kwetsbare melkkiesjes tegen verdere achteruitgang.
Owen is niet het enige kind dat zo bang is dat hij niet door de tandarts in zijn woonplaats kan worden geholpen. In de praktijk van de kindertandartsen Majtlis-De Haes en haar collega Arie Riem in De Bilt komen veel kinderen die een hevige angst voor de tandarts hebben ontwikkeld. Vaak is daaraan een behandeling voorafgegaan waarbij soms wel drie medewerkers tegelijk nodig waren om het kind in bedwang te houden.
‘Bij ons gebeurt dat niet’, zegt Arie Riem. Hij vertelt dat tandartsen vaak kwetsbare kinderen naar zijn praktijk doorverwijzen. Dat zijn bijvoorbeeld extreem angstige kinderen, of ze hebben autisme of adhd. Vanmorgen nog was er een meisje in de wachtkamer ‘dat compleet flipte en allemaal dingen om zich heen gooide’. Angst en te veel prikkels. Doordat er rust werd geschapen, was het meisje later gekalmeerd. Ze was zelfs zo rustig geworden, dat ze bij haar moeder in slaap viel. Minuten later kon tandarts Riem alsnog een ontstoken kies verwijderen. Zonder enige vorm van sedatie of narcose, maar door voortdurend op zachte toon tegen haar te blijven praten. ‘In principe proberen we een behandeling onder narcose te voorkomen. Dat is niet altijd mogelijk bij kwetsbare kinderen. In dit geval is dat wel gelukt. Dat zijn momenten waar ik heel blij van word.’
Wetenschappers van TNO deden in de periode van 1987 tot 2011 in totaal negen keer onderzoek naar cariës (gaatjes) in gebitten van de Nederlandse jeugd. Eens in de zes jaar bekeken ze het gebit van 5-, 11-, 17- en 23-jarigen. In het rapport Kies voor tanden uit 2013 concludeerden de onderzoekers dat de mondgezondheid, uitgaand van het aantal gaatjes, in alle leeftijdsgroepen was verbeterd ten opzichte van 2005. Een grote meta-analyse in 2010 liet een minder rooskleurig beeld zien: op populatieniveau is er al jarenlang geen sprake meer van een verdere verbetering van het percentage 5-jarige kinderen met een cariësvrij melkgebit. In deze leeftijdsgroep heeft 41 procent van de kinderen geen gaaf gebit. En ook bij de 12-jarigen verbetert het percentage kinderen met een gebit zonder gaatjes niet.
Het TNO-onderzoek staat in hoog aanzien bij de tandheelkundige beroepsgroep, maar het heeft mankementen. Zo wordt niet elke keer precies dezelfde groep kinderen onderzocht. Bovendien werden geen röntgenfoto’s gemaakt en werden de gebitscontroles niet uitgevoerd door gespecialiseerde kindertandartsen. Zelfs uiterst getrainde kindertandartsen met ruime ervaring, zo blijkt uit een Nederlandse studie, missen in 21 procent van de gevallen gaatjes in de zijvlakken van de kiezen als ze geen röntgenfoto’s maken. Bij kinderen van 5 jaar oud misten ze die zelfs in 35 procent van de gevallen. En: de onderzoekers nemen wel de 5-jarigen mee, maar niet de peuters van 2, 3 en 4 jaar oud. En daar zit ‘m nou net de kneep, zegt Cor van Loveren. ‘We weten niet hoe het met de gebitten van die heel jonge kinderen is gesteld.’
Het probleem is, zegt hoogleraar kaakchirurgie Ruud Bos: als de ouders zelf niet gaan, gaan de kinderen meestal ook niet. Dat komt deels door ‘alle mallotige wijzigingen in het Nederlandse zorgverzekeringsstelsel’, meent hij. ‘Veel ouders mijden de tandarts, omdat steeds meer tandheelkundige zorg niet meer in het basispakket zit. Of omdat de kosten van het eigen risico af gaan.’
Dat valt de tandheelkundige beroepsgroep zélf te verwijten, stelt de Groningse hoogleraar. ‘De tandartsen hebben hun plicht verzaakt. Ze hebben het basispakket niet veilig weten te stellen. De beroepsvereniging van tandartsen, de KNMT, heeft zich opgesteld als een vakbond voor tandartsen, in plaats van zich te bekommeren om de belangen van de patiënten.’
Volgens Bos wordt deze situatie alleen maar erger, omdat het huidige zorgstelsel tandartsen beloont om onnodige behandelingen uit te voeren. ‘Als een kind een verkleurd groefje in een melkkiesje heeft, hoeft er niet direct een vulling in. Met goed poetsen kun je je gebit gaaf houden. Maar veel tandartsen slaan direct aan het behandelen. Dat is het perverse van ons zorgstelsel: preventie en voorlichting brengen geen geld op. Een tandarts die geen restauratieve behandelingen uitvoert, gaat failliet.’
Van Loveren beaamt dat tandartsen de hand in eigen boezem moeten steken. ‘Ik behandel zelf geen patiënten, maar hier ligt een schone taak voor de professionals. We wijzen patiënten te weinig op hun eigen verantwoordelijkheid en mogelijkheden. Nu is er sprake van supervised neglect. Wat dat is? Eh… een dure term voor niks doen. Een patiënt presenteert zich dan voortdurend met gaatjes en ontstekingen, de tandarts behandelt misschien wel, maar doet verder weinig aan voorlichting. En bij die jonge kinderen met die rotte gebitten zijn we al te laat. Al op het consultatiebureau zouden tandartsen de gebitten van peuters van 2 jaar oud moeten controleren. Die werelden moeten we dichter bij elkaar brengen.’
Kaakchirurg Bos is het daarmee eens. Hij vindt dat tandartsen uit hun ivoren toren moeten komen. ‘In onze samenleving is het zo dat tandartsen niet naar jou toe komen. Eigenlijk is het nog erger: ze hebben zich een beetje buiten de maatschappij geplaatst. Het lijkt erop dat ze liever de kassa horen rinkelen dan dat ze voorlichting geven. Tja. Je maakt jezelf als beroepsgroep wel ongeloofwaardig als je aan je zorgtaak te weinig aandacht besteedt.’
Bos stelt voor dat tandartsen desnoods bij de ouders op huisbezoek gaan. ‘Dat is vooral belangrijk bij de patiënten met een lage sociaal-economische status. Daar treffen we de slechtste gebitten aan. Dit zijn vaak mensen die roken, slechte eetgewoonten hebben, te veel zoete tussendoortjes eten en geen tandartsverzekering hebben. Tandartsen zouden de voorlichting trouwens ook prima door mondhygiënisten of mbo-opgeleide preventie-assistenten kunnen laten doen. Daar maken ze veel te weinig gebruik van.’
De beroepsvereniging van de tandartsen geeft een reactie via woordvoerder Hans Scholten. Extra aandacht voor mondhygiëne op het consultatiebureau vindt de KNMT een goed idee – zeker in regio’s waar veel slechte kindergebitten voorkomen. Grote steden, bijvoorbeeld, maar juist ook landelijke gebieden als Oost-Groningen. ‘Gerichte samenwerking tussen tandartspraktijken en consultatiebureaus verbetert de kwaliteit van de kindergebitten. Kinderen kunnen dan totdat ze 4 jaar oud zijn op gezette tijden worden gescreend, terwijl hun ouders voorlichting krijgen van een zorgverlener uit de tandartspraktijk die op het consultatiebureau aanwezig is. Op die manier is ook de drempel naar de tandartspraktijk, die voor sommige ouders hoog kan zijn, te verlagen.’
De KNMT ziet behandeling van kinderen onder volledige narcose als laatste redmiddel. ‘Wij vinden dat je als tandarts alles uit de kast moet halen om behandeling van kinderen onder narcose te voorkomen. Maar als je de mond echt niet anders gezond krijgt, kun je dat de patiënt niet ontzeggen.’
René Gruythuysen, gepensioneerd onderzoeker en docent postacademisch onderwijs pedodontologie/cariologie, zegt dat narcose veel minder vaak nodig is. Hij wijst erop dat we nog niet precies weten hoe schadelijk narcose is voor het kinderbrein. Een recent onderzoek van anesthesioloog Jurgen de Graaff van het UMC Utrecht toonde aan dat kortdurende anesthesie op korte termijn veilig lijkt bij kleine kinderen. Dat wil zeggen: het overlijdensrisico is nihil. ‘Klopt, ze gaan er meestal niet dood aan’, zegt Gruythuysen. ‘Maar we weten niet wat het op de langere termijn met de hersenen van die kinderen doet.’
Hij krijgt daarin gelijk van neurobioloog Dick Swaab. Hij schreef een reactie op een bericht over het onderzoek van Jurgen de Graaff op de website van het Nederlands Tijdschrift voor Tandheelkunde. Daarin waarschuwt hij voor ‘een vals gevoel van veiligheid’ bij tandartsen die kinderen onder volledige anesthesie behandelen. Dierproeven hebben aangetoond dat narcose de hersenontwikkeling kan verstoren en kan leiden tot blijvende leer- en gedragsstoornissen. ‘Het blijft dus voor de praktijk belangrijk om zeer terughoudend te zijn met algehele anesthesie bij kinderen, helemaal als het om herhaaldelijke tandheelkundige ingrepen gaat.’
En dat laatste gebeurt helaas te vaak, zegt hoogleraar preventieve tandheelkunde Cor van Loveren. ‘Het is onbegrijpelijk, maar we zien nogal wat recidief. Dan hebben die kinderen een uitgebreide gebitsbehandeling gehad onder narcose en hebben ze na een paar jaar, of zelfs al eerder, opnieuw een gebit vol gaten en ontstekingen. Moeten ze dan weer onder narcose? Hoe wenselijk is dat?’
De gedachte is, zegt Van Loveren, dat kinderen en hun ouders niets leren van een behandeling onder narcose. Alles ziet er weer prachtig uit, maar beter gepoetst wordt er vervolgens niet. ‘Het is hetzelfde als een levertransplantatie geven aan een alcoholist’, zegt Bos. ‘Dweilen met de kraan open.’
Kindertandartsen als Arie Riem, die veel behandelingen onder narcose uitvoeren, vinden dat niet restauratief behandelen in het nadeel is van het kind. Ze lopen rond met pijn en schamen zich voor hun gebit. ‘Na een behandeling groeien én eten ze vaak beter’, zegt Arie Riem. ‘Voor de gezondheid en het zelfvertrouwen van een kind is het heel belangrijk om wél te restaureren. De kwaliteit van leven wordt beter, laten diverse studies zien. Wij laten kinderen daarom niet met pijnlijke gebitten rondlopen als het niet nodig is.’
Het gekissebis in de beroepsgroep lijkt op een wetenschappelijke stammenstrijd. Maar dat is het niet, zegt René Gruythuysen. ‘Die betere kwaliteit van leven van kinderen na een invasieve behandeling is vaak maar tijdelijk.’ De reden is, stelt Gruythuysen, dat het cariësprobleem wordt gemaskeerd door reparatie en terugkeert omdat veel narcosebehandelaars niet effectief de oorzaken aanpakken: slecht poetsen en te veel snoepen.
Zelf propageert Gruythuysen al jarenlang de niet-restauratieve caviteitsbehandeling. Met succes: zijn methode om gaten in het gebit niet te vullen maar te vijlen, werd in 2012 opgenomen in de richtlijn ‘Mondzorg voor jeugdigen’. Bij deze methode wordt de melktand of -kies glad geslepen. ‘Net zo ver tot je er met de tandenborstel bij kunt. Daarnaast ligt de nadruk erg op het voorkomen van gaatjes.’ En daar moeten mondhygiënisten meer bij betrokken worden, vindt Gruythuysen.
Hij bestrijdt dat voorstanders van zijn methode het kind laten rondlopen met pijn. ‘Dat is niet zo. We kunnen de tandbeenkanaaltjes afsluiten met fluoride. Daarmee verdwijnt meestal de pijn. Zo niet, dan kan repareren altijd nog.’ En schaamte? ‘Dat zien we zelden bij kinderen met cariës. Als het wel het geval is, helpt reparatie meestal weinig. Dan is er meer aan de hand.’
‘Gazen geteld?’ vraagt anesthesioloog Michiel Schutter. ‘Gazen geteld!’, antwoordt kindertandarts Danielle Majtlis-De Haes. Met een geroutineerde beweging is het beademingsbuisje uit de keel van Owen verwijderd, net als de keeltampons, die ervoor zorgen dat bloed en vocht niet de longen kunnen binnendringen. De narcose is stopgezet, maar het jongetje ademt nog niet zelf. De anesthesioloog blijft daarom handmatig met de ballon beademen en Owens naam roepen. Dan is het ventje opeens wakker. De tandartsen timen het zo dat het jongetje binnen enkele seconden na het wakker worden zijn ouders alweer ziet. Owen vergiet geen traan. Hij wrijft met zijn knuistjes in zijn ogen en kruipt weg in de armen van zijn moeder. Morgen zal de tandarts bellen om te vragen hoe het gaat.
NEDERLAND PIONIERDE MET FLUORIDE-STUDIE
Dat fluoride beschermt tegen gaatjes, werd al in 1909 ontdekt door de Amerikaanse tandarts Frederick McKay. Ook Nederland heeft een belangrijke rol gespeeld in het onderzoek naar fluoride. In 1953 werd een groot onderzoek opgezet naar drinkwaterfluoridering, het zogenoemde Tiel-Culemborgonderzoek. Aan het drinkwater van Tiel werd fluoride toegevoegd, terwijl het ‘gewone’ drinkwater van Culemborg als controle diende. In Tiel bleken duidelijk minder tandheelkundige behandelingen nodig te zijn. Verder bleek dat fluoride vooral de voortgang van tandbederf remt en niet zozeer het ontstaan. Er is nooit fluoride aan ons drinkwater toegevoegd: de Hoge Raad vond dat de Nederlander de vrijheid moest blijven houden om te kiezen voor drinkwater zonder fluoride.
TANDPLAK: 10 MILJARD BACTERIËN PER CM3
De slijmerige laag op stenen in de zee of een rivier, het plaklaagje in een sifon, de zwanenhals onder de gootsteen én je tandplak: het is allemaal biofilm. Dat is een slijmlaagje waarin bacteriën zich ophopen. De slijmlaag trekt andere bacteriën aan, die zich steeds verder vermenigvuldigen. In de tandplak wordt suiker omgezet in zuur dat het glazuur aantast. Tandplak bevat zo’n tien miljard bacteriën (van diverse soorten) per kubieke centimeter.
Waardeer dit artikel!
Als je dit artikel waardeert en je waardering wilt laten blijken met een kleine bijdrage: dat kan! Met een grotere bijdrage steun je me nog veel meer. Zo help je onafhankelijke journalistiek in stand houden.
[paytium name=”Eenmalige donatie Aliette Jonkers” description=”Eenmalige donatie Aliette Jonkers”] [paytium_dropdown label=”Ik waardeer met” options=”1,50/5/10/25/100/250″ options_are_amounts=”true” /] [paytium_total label=”Mijn gekozen waardering” /] [/paytium]