Binnenkort verschijnt een nieuwe versie van het trainingsprogramma PuClas3: een gevalideerd scholingsprogramma om de decubitusclassificatie te verbeteren.1 In de nieuwe versie is speciale aandacht voor het herkennen van incontinentiegeassocieerde dermatitis (IAD). Dat is niet voor niets: in de praktijk blijkt het erg lastig om decubitus en IAD van elkaar te onderscheiden.2,3
In een groot Europees onderzoek waarbij 1452 verpleegkundigen in vijf Europese landen foto’s van decubitusletsels en IAD beoordeelden, bleek slechts 22 procent van de observaties correct.2 Het nieuwe scholingsprogramma PuClas3 is ontwikkeld door een werkgroep van decubitusexperts onder leiding van prof. dr. Dimitri Beeckman, professor in de verplegingswetenschap aan de Universiteit Gent en voorzitter van de wetenschappelijke commissie van het European Pressure Ulcer Advisory Panel (EPUAP). PuClas3 leert je onderscheid maken tussen Incontinence-Associated Dermatitis – dat tot recent onder de brede paraplu ‘vochtletsel’ werd geschaard – en decubitus. Het verschil herkennen tussen beide aandoeningen is erg belangrijk, vertelt Dimitri Beeckman: ‘Als er geen goede diagnose is, zal er ook geen goede behandeling volgen. Tijd en materialen worden dan niet goed ingezet, met suboptimale zorg tot gevolg. Dat betekent voor de patiënt soms enorme pijn en ongemak. Als decubitus wordt aangezien voor IAD kan dat grote gevolgen hebben. Er kunnen grote wonden ontstaan, met een toenemende kans op infectie en sepsis. Uiteindelijk kan de patiënt hieraan overlijden.’
Verschil in aandoening en oorzaak
Om het onderscheid tussen IAD en decubitus goed te leren kennen, is kennis van de oorzaken essentieel, volgens Beeckman. Dat wordt duidelijk als je de definities van beide letsels naast elkaar zet.
> Decubitus is een degeneratieve verandering van het weefsel veroorzaakt door een zuurstoftekort ten gevolge van het collaberen van bloedvaten door weefselvervorming. Deze vervorming van het weefsel wordt veroorzaakt door druk- en schuifkrachten.9,10 Er ontstaat directe celschade door zuurstoftekort, doende aanvoer van voedingsstoffen en onvoldoende afvoer van afvalstoffen, met ischemie (verminderde doorbloeding) tot gevolg.
> Incontinentiegeassocieerde dermatitis is een huidletsel dat veroorzaakt wordt door de aanwezigheid van vocht door transpiratie of urinaire/fecale incontinentie en niet door druk- of schuifkrachten (hoewel ‘frictie’ of wrijfkracht door het gebruik van incontinentiemateriaal en bedlinnen wel een rol speelt bij de ontwikkeling van IAD).11
Door aanwezigheid van urine of feces en te frequent reinigen stijgt de pH van de huid. Beeckman: ‘Een gezonde huid heeft ‘dakpannen’, voorzien van vrije
vetzuren die vocht vasthouden en voor bescherming zorgen. Die ‘dakpannen’ heten corneocyten. Ze vormen de hoornlaag op de huid. Bij IAD verweken de corneocyten, de vrije vetzuren die het vocht moeten vasthouden komen vrij. Dat noemen we transdermaal vochtverlies. Het gevolg is dat de huidbarrière
beschadigd raakt. Die aantasting van de huidbarrière leidt uiteindelijk tot het ontstaan van IAD.’
Een patiënt met IAD loopt een verhoogd risico op het ontwikkelen van decubitus.12 Factoren die daarbij een rol spelen zijn bedlegerigheid, immobiliteit, inactiviteit en druk- en schuifkrachten. IAD en decubitus zijn dus weliswaar twee afzonderlijke aandoeningen, ze staan wel in relatie tot elkaar. En: kunnen ook samen voorkomen.
Huidletsel dat zich niet boven
een benig uitsteeksel bevindt,
is waarschijnlijk geen decubitus
Typische kenmerken
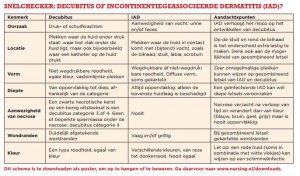
Hoe verschillend de oorzaken van IAD en decubitus ook mogen zijn, in de dagelijkse praktijk zijn de twee letsels vaak lastig van elkaar te onderscheiden. Om ze gemakkelijker te herkennen, biedt PuClas3 een overzicht van typische wondgerelateerde kenmerken van zowel IAD als decubitus: naast oorzaken zijn dat de locatie, vorm, diepte, aanwezigheid van necrose, wondranden en kleur.
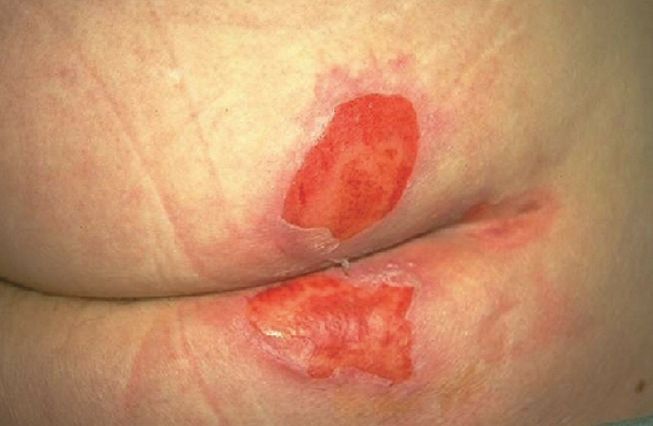
Locatie: De plaats van het letsel is van groot belang. Het eerste waar je naar kijkt, is of het in de buurt van een benig uitsteeksel zit, zoals de stuit. Huidletsel dat zich niet boven een benig uitsteeksel bevindt, is waarschijnlijk geen decubitus. Dat wil niet zeggen dat een huidletsel boven bijvoorbeeld de stuit wel altijd decubitus is. Dat kan ook IAD zijn, maar dan moeten druk- en schuifkrachten (door bijvoorbeeld bedlegerigheid) uitgesloten zijn. Een letsel dat beperkt is tot de bilspleet en linear van vorm is (van boven naar beneden loopt) is geen decubitus, maar waarschijnlijk IAD. Perianale huidschade, dus rond de anus, wordt vaak veroorzaakt door ontlasting: IAD.
Vorm: Als het letsel beperkt is tot één plek, is het waarschijnlijk decubitus. Ronde, vastomlijnde plekken duiden op decubitus, maar onderzoek wel of er sprake kan zijn van frictie door bedlinnen of incomateriaal. Beeckman: ‘Bij decubitus zijn de plekken zo duidelijk afgetekend dat je er met een pen lijnen omheen zou kunnen trekken. Bij IAD zijn de plekken diffuser.’ Bij twee gelijkvormige plekken naast elkaar die elkaar raken, het zogenaamde ‘kissing ulcer’, is bij één plek vaak sprake van IAD. De tweede plek wordt dan gevormd door maceratie als gevolg van de aanwezigheid van de eerste plek. Zeer onregelmatige huidletsels komen voor bij gecombineerde wonden: IAD én decubitus.
Diepte: Onderzoek of sprake is van oppervlakkig of diep letsel. IAD wordt meestal gekenmerkt door oppervlakkige huidschade, waarbij alleen de bovenste huidlaag kapot is. Alleen bij een geïnfecteerde IAD kunnen diepere letsels verschijnen. Bij decubitus kan sprake zijn van zowel diep als oppervlakkig letsel. Beeckman: ‘Denk je dat het IAD is en zie je na vier dagen behandelen nog geen verbetering, ga dan opnieuw alle kenmerken langs. Dan is het misschien toch decubitus.’
Aanwezigheid van necrose: Er is nóóit sprake van necrose bij IAD.
Wondranden: Letsels met duidelijk afgetekende randen duiden op decubitus. Bij IAD zijn de wondranden onregelmatig of diffuus of gekarteld. Gekartelde wondranden kunnen soms duiden op gecombineerd letsel. Let dan op de andere kenmerken. Zo zie je in de omgeving van IAD vaak maceratie. Kleur: ‘Bij decubitus zie je vaak één type rood, terwijl IAD heel veel tinten rood kan laten zien, van roze tot donkerrood’, zegt Dimitri Beeckman. ‘Onthoud: bij decubitus is de kleur van het wondbed egaal.’ Zie je de kleuren crème, geel en zwart in de wond? Decubitus. Merk je roze of wit op rondom de wond? Dat is maceratie ten gevolge van IAD. Zie ook het schema op de vorige pagina.
‘Onthoud: bij decubitus is de
kleur van het wondbed egaal’
PuClas3 is effectief
Soms kunnen dezelfde kenmerken voorkomen bij zowel IAD als decubitus. Dat maakt het lastig om een goede diagnose te stellen. ‘Vooral een oppervlakkig decubitusletsel kan zeer sterk lijken op IAD’, zegt Dimitri Beeckman. Daarom is het belangrijk om altijd álle zeven kenmerken van PuClas te gaan: oorzaken, locatie, vorm, diepte, aanwezigheid van necrose, wondranden en kleur. Uit onderzoek blijkt dat verpleegkundigen die het scholingsprogramma PuClas hebben gevolgd, een veel betere diagnose stellen.13 Helaas zien we wel dat de opgedane kennis na een of twee maanden weer is weggezakt. Het blijft daarom belangrijk dat decubitus en het onderscheid met IAD op de agenda blijft staan in ziekenhuizen, verpleeghuizen en de thuiszorg. Alleen door de kennis up-to-date te houden, kunnen we decubituspreventie succesvol aanpakken. PuClas3 is daarvoor een handige naslagtool, gebaseerd op de gevalideerde decubitusrichtlijn van het EPUAP.10 Verpleegkundigen, ziekenhuizen en instellingen in Nederland en België kunnen hier hun voordeel mee doen, omdat het een bewezen eff ectieve e-learning13 is en gratis voor iedereen toegankelijk, onafhankelijk van tijd en plaats.’
Met dank aan Edwige Strippe, wondconsulente bij Q Care Woundservices, die als Nederlandse meelezer fungeerde.
Noten
1 Beeckman D, Vanderwee K, Demarré L, Paquay L, Van Hecke A, Defloor T. Pressure ulcer prevention: development and psychometric validation of a knowledge assessment instrument. Int J Nurs Stud. 2010 Apr;47(4):399- 410. doi: 10.1016/j.ijnurstu.2009.08.010. Epub 2009 Sep 24.
2 Defloor T, Schoonhoven L. 2004 Inter-rater reliability of the EPUAP pressure ulcer classifi cation system using photographs. J Clin Nurs. 13:952-9.
3 Beeckman D, Schoonhoven L, Fletcher J, Furtado K, Gunningberg L, Heyman H, et al. EPUAP classifi cation system for pressure ulcers: European reliability study. J Adv Nurs 2007;60:682-91.
4 Vanderwee K, Defloor T, Beeckman D, Demarré L, Verhaeghe S, Van Durme T, Gobert M. Assessing the adequacy of pressure ulcer prevention in hospitals: a nationwide prevalence survey. BMJ Qual Saf. 2011;20:260-7.
5 Halfens RJG, Nie NC van, Meijers JMM, Meesterberends E, Neyens JCL, Rondas AALM, et al. Landelijke Prevalentiemeting Zorgproblemen. Rapportage resultaten 2013. Maastricht: Universiteit Maastricht, CAPHRI School for Public Health and Primary Care, Department of Health Services, 2013.
6 Vanderwee K, Clark M, Dealey C, Gunningberg L, Defl oor T. Pressure ulcer prevalence in Europe: a pilot study. J Eval Clin 2007; Pract.13:227-35.
7 Beeckman D, Defloor T, Schoonhoven L, Vanderwee K. Knowledge and attitudes of nurses on pressure ulc er prevention: a cross-sectional multicenter study in Belgian hospitals. Worldviews Evid Based Nurs. 2011;doi:10.1111/ j.1741-6787.2011.00217.x.
8 Demarré L, Defloor T, Schoonhoven L, Beeckman D. Pressure ulcers: knowledge and attitude of nurses and nursing assistants in Belgian nursing homes. J Clin Nurs. May 2012;21(9- 10):1425-34. doi:10.1111/ j.1365-2702.2011.03878.x.
9 Defloor T, Herremans A, Grypdonck M. et al. (2004) Herziening Belgische richtlijnen voor Decubituspreventie. Brussel: Federaal Ministerie van Sociale Zaken, Volksgezondheid en Leefmilieu.
10 In dit artikel hebben we voor de definitie van decubitus gebruik gemaakt van de Belgische richtlijn zoals in de noot hiervoor vermeld. In Nederland heeft beroepsvereniging V&VN ook een defi nitie voor decubitus geformuleerd die als volgt luidt: Decubitus is een gelokaliseerde beschadiging van de huid en/of onderliggend weefsel, meestal ter hoogte van een botuitsteeksel, als gevolg van druk of druk in samenhang met schuifkracht.
11 Defl oor T, Schoonhoven L, Fletcher J, Furtado K, Heyman H, Lubbers M, Lyder C, Witherow A (2005). Statement of the European Pressure Ulcer Advisory Panel – Pressure Ulcer classification: Differentiation between pressure ulcers and moisture lesions. Journal of Wound, Ostomy & Continence Nursing, 32(5), 302-306.
12 Beeckman D, Van Lancker A, Van Hecke A and Verhaeghe S. (2014), A Systematic Review and Meta-Analysis of Incontinence-Associated Dermatitis, Incontinence, and Moisture as Risk Factors for Pressure Ulcer Development. Res. Nurs. Health, 37: 204–218. doi: 10.1002/ nur.21593
13 Beeckman D, Schoonhoven L, Fletcher J, Furtado K, Heyman H, Paquay L, et al. Pressure ulcers and incontinenceassociated dermatitis: effectiveness of the Pressure Ulcer Classification education tool on classification by nurses. Qual Saf Health Care. 2010;19(5):e3.
14 Beeckman D. Pressure ulcer prevention: evidence-based tool development and tailored protocol implementation to improve clinical practice. Monografi eën van de Vakgroep Maatschappelijke Gezondheidkunde, Universiteit Gent. [Ghent, Belgium]: Ghent University. Faculty of Medicine and Health Sciences; 2011.
15 Grimshaw JM, Shirran L, Thomas R, Mowatt G, Fraser C, Bero L, et al. Changing provider behavior: an overview of systematic reviews of interventions. Med Care. 2001;39(8 Suppl 2):II2-45.
16 Grol R, Buchan H. Clinical guidelines: what can we do to increase their use? Med J Aust. 2006;185:301-2.
17 Ajzen I, Fishbein M. The influence of attitudes on behavior. Albarracín D, Johnson B, Zanna M, editors. The handbook of attitudes. Mahwah, 2005: Erlbaum p. 173-221.
Dit artikel is in september 2014 gepubliceerd in Nursing (©).
Waardeer dit artikel!
Als je dit artikel waardeert en je waardering wilt laten blijken met een kleine bijdrage: dat kan! Met een grotere bijdrage steun je me nog veel meer. Zo help je onafhankelijke journalistiek in stand houden.