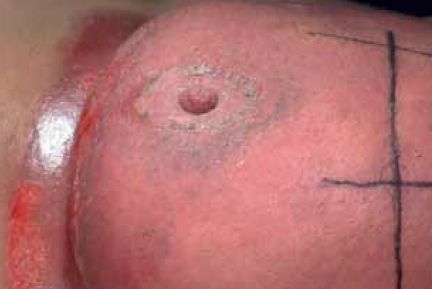
Bij radiotherapie heeft de huid het flink te verduren. Er kan roodheid en branderigheid optreden. Of een droge en schilferige huid. Er kunnen zelfs nattende wonden ontstaan. Hoe verzorg je deze huidreacties en bestralingswonden? En welke materialen zet je daarbij in?
Huidreacties en wonden ten gevolge van radiotherapie ontstaan doordat de ioniserende straling niet alleen in het tumorweefsel dringt, maar ook in het gezonde weefsel, waar het schade veroorzaakt als de straling het erfelijke materiaal (DNA) van de cel treft. Bij elke vorm van uitwendige bestraling kunnen huidreacties optreden als ‘bijwerking’ van de behandeling. Hoe ernstig die zijn, hangt af van de bestralingsdosis. Ook de grootte van het bestralingsveld en het bestralingsgebied spelen daarbij een rol: liezen, perineum, oksels, borsten, anus en het genitaal gebied zijn erg gevoelig voor huidreacties. Dat komt omdat op deze plekken de huidplooien tegen elkaar liggen en het gebied vaak wat vochtig is. Het gebruik van radiosensitizers, stoffen die de bestraling versterken, kunnen ook de kans op huidreacties vergroten. Tot slot maakt het ook nog uit hoe gevoelig de huid van de patiënt is: het huidtype speelt dus ook mee. ‘Er wordt weleens gezegd dat huidreacties vandaag de dag minder vaak voorkomen dan vroeger, omdat de bestralingstechnieken verbeterd zijn. Maar dat is slechts ten dele waar’, zegt Hildegard Buijl. Zij is WIS-consulent, een verpleegkundige die gespecialiseerd is in wond-, incontinentie- en stomazorg, in het Erasmus MC, Kanker Instituut in Rotterdam. Zij ziet alleen oncologische patiënten, en stelt dat er tegenwoordig therapieën zijn die juist méér huidreacties geven. ‘Dat is bijvoorbeeld het geval bij chemoradiatie, de gelijktijdige toediening van chemotherapie en radiotherapie. Chemotherapie versterkt de werking van de bestraling en andersom. De huid kan door deze behandeling flink kapot gaan.’
‘Zilversulfadiazine mag nooit op de huid
zitten als de bestraling plaatsvindt’
Verschillende gradaties
Als gevolg van radiotherapie kunnen er twee soorten huidreacties ontstaan: acute huidreacties en late huidreacties. Acute huidreacties gaan altijd over als de bestraling voorbij is, maar kunnen tijdens de periode van behandeling wel forse klachten veroorzaken. Er zijn drie gradaties te onderscheiden.
1. Erytheem oftewel roodheid;
2. Droge desquamatie, oftewel een droge, schilferige huid;
3. Nattende desquamatie of epidermolyse: een oppervlakkige, nattende wond die vaak pijnlijk is en ook altijd exsudaat produceert.
In Nederland en Vlaanderen bestaan geen landelijke richtlijnen voor huiden wondzorg bij radiotherapie: ieder ziekenhuis hanteert een eigen protocol. Hildegard Buijl: ‘Patiënten die last hebben van roodheid en een trekkerig of branderig gevoel kun je instrueren om een neutrale, niet-vette crème te gebruiken die de huid verzorgt en beschermt. Zo’n indifferente crème, dus op waterbasis zonder medicinale toevoegingen, is bijvoorbeeld een cetomacrogol crème of een Lanette crème FNA. Smeer de aangedane plekken één tot twee keer daags dun in. Ook is het aan te raden om Engels pluksel te gebruiken als de bestraling plaatsvindt in het gebied van de liezen, oksels, onder de borsten en andere plekken waar de huidplooien tegen elkaar aan liggen. Je kunt er eventueel voor kiezen om een zacht en soepel absorberend verband te gebruiken op deze plekken. Ja, ook in deze fase, waarbij er geen sprake is van exsudaat: dat werkt verzachtend op de plekken waar de huidplooien elkaar raken omdat je voorkomt dat deze tegen elkaar aan schuren. In een aantal ziekenhuisprotocollen wordt nog geadviseerd om talkpoeder te gebruiken. Dat is inmiddels achterhaald: de werkzaamheid daarvan is niet evidence-based.1 Gebruik ook zeker geen metaalhoudende zalven, zoals zinkzalf of zilversulfadiazine (zoals Flammazine®, red.).2 Bestraling die in aanraking komt met het metaal in het product ketst af. Overigens gebruiken wij wel zilversulfadiazine bij een erg nattende desquamatie, maar dan wel ná de bestraling: het mag nooit op de huid zitten als de bestraling plaatsvindt.’
Nattende wonden
De huidzorg bij huidreacties van de tweede gradatie, de droge desquamatie, is precies hetzelfde als bij erytheem alleen. Anders wordt het bij de nattende desquamatie, waarbij sprake is van een nattende wond. Deze moet dagelijks gereinigd worden met lauwwarm kraanwater, liefst met de douchekop. Behandel de nattende wond met de indifferente crème en dek deze af met een zacht, soepel absorberend verband. ‘Je kunt het beste het verband met de zalf insmeren en dan op de wond aanbrengen’, adviseert Buijl. ‘Er komt dan automatisch wat zalf op de wondranden. Dat is niet erg, want hier is vaak sprake van erytheem. Droogt de zalf te veel in en kleeft je verband hierdoor vast aan de wond, dan kun je de zalf op een siliconenverband (bijvoorbeeld Mepitel®, red.) aanbrengen en dan afdekken met een zacht en soepel absorberend verband. Het Engels pluksel moet hier echter achterwege blijven: dat wordt door het exsudaat van de wond veel te nat. Gebruik geen schuimverband: een nattende bestralingswond scheidt veel en dik wondvocht af. Dat wondvocht en de zalfresten worden niet opgenomen door een schuimverband. Als de bestraling klaar is, de wond in een genezende fase komt en niet meer te nat is, kun je wel eventueel schuimverband gebruiken. Het voordeel is dat je dat langer kunt laten zitten, tot een dag of drie.’
Ongeveer tien tot veertien dagen na het beëindigen van de bestralingsbehandeling is de nattende desquamatie genezen. Bij de combinatie chemotherapie en radiotherapie duurt de wondgenezing echter vaak wat langer.
Acute reacties gaan over
Een nattende desquamatie verloopt meestal ongecompliceerd, maar kan verpleegkundige en patiënt toch op het verkeerde been zetten, vertelt Hildegard Buijl. ‘Bij deze huidreactie is het exsudaat vaak geelgroenig van kleur. Dit lijkt op pus, maar dat is het in de meeste gevallen niet. De kleur is afkomstig van zalfresten gecombineerd met stukjes loslatende huid. Denk dus niet te snel aan een infectie, want die zien we maar zelden bij een bestralingswond.’
Er is nog een ander aandachtspunt bij een nattende desquamatie: psychosociale zorg. Dat is een niet te missen onderdeel van de verpleegkundige zorg, stelt Hildegard Buijl. ‘Patiënten die een behandeling met radiotherapie ondergaan, krijgen heel wat voor hun kiezen. Ze gaan zich daarnaast ook vaak zorgen maken over de wond: die is pijnlijk en breidt zich uit naarmate de radiotherapie voortduurt. Vaak vragen ze dan: “Is dit wel goed? Is er geen fout gemaakt, want ik verbrand zo.” Het is belangrijk om je patiënt goed voor te lichten en gerust te stellen: acute huidreacties ten gevolge van de bestraling gaan altijd over. Educatie is dus een belangrijk aspect van de verpleegkundige zorg. Ook het herhalen van de informatie is belangrijk, want niet alle informatie blijft direct hangen.’
Late reacties: meestal onomkeerbaar
Enkele maanden na de bestraling kunnen zogenoemde late huidreacties optreden. Die zijn vrijwel nooit pijnlijk. Voorbeelden zijn atrofie (verschrompeling) en fibrose (verbindweefseling) van de huid. Ook kan er verandering in pigmentatie optreden. Soms ontstaan er teleangiëctasieën: rode of blauwe vlekken door vaatverwijding. Voor pigmentatie en teleangiëctasieën is geen therapie voorhanden. Huidtherapeuten kunnen met massagetechnieken de atrofie en fibrose van de huid verminderen. Wanneer bij een bestralingswond het weefsel geheel door de bestraling is vernietigd, zal deze wond niet spontaan genezen. Hildegard Buijl: ‘Tot voor kort kwam de patiënt met een radiatie-ulcus bij de chirurg terecht, maar nu adviseren we om voor hyperbare zuurstoftherapie te kiezen. Dit gaat uiteraard altijd in overleg met de radiotherapeut.’
‘Soms ontstaan er teleangiëctasieën: rode
of blauwe vlekken door vaatverwijding’
Pijnbestrijding is prioriteit
Pijnbestrijding heeft een belangrijke plaats in de huidzorg bij radiotherapie. Is de pijn licht, dan is paracetamol voldoende, maar volgens Hildegard Buijl zijn er bij een heftige, nattende desquamatie al snel twee soorten opiaten nodig: een kortwerkend opiaat tijdens de wondverzorging en een langwerkende variant om de spiegel op te bouwen voor een adequate 24uurs pijnmedicatie. ‘Niet zelden komen deze patiënten bij ons speciale pijnteam terecht, want de patiënt moet geen trauma overhouden aan de behandeling’, zegt Hildegard Buijl. ‘Ook hier is patiënteneducatie erg belangrijk. Veel patiënten zeggen: “Ik slik al zoveel troep, moet dit er ook nog bij?” Leg uit dat pijn invloed heeft op het hele functioneren van het lichaam. We zeggen dan tegen de patiënt: “Pijn heeft in uw geval geen functie. Integendeel: uw lichaam moet in een goede conditie zijn om de behandeling goed te kunnen doorstaan. Pijn is slopend en pijnbestrijding moet daarom bovenaan uw lijstje van prioriteiten staan. Als je dat zo uitlegt, begrijpen patiënten het belang van een goede pijnbestrijding.’
Misverstanden
Tot slot veegt Hildegard Buijl nog enkele misverstanden van tafel over huidzorg bij radiotherapie: ‘Soms wordt nog gedacht dat patiënten geen zeep mogen gebruiken onder de douche en geen deodorant. Dat zijn achterhaalde adviezen: je mag de bestraalde huid nu wassen met een pH-neutrale zeep, die bij elke drogist verkrijgbaar is. Ook mag de patiënt een milde deodorant gebruiken als de huid intact is. Het is wel zaak om de huid daarna droog te deppen. Adviseer je patiënt verder om elektrisch, dus niet nat, te scheren en beslist geen pleisters te gebruiken of in chloorwater te zwemmen. Ook mag de huid tijdens de periode van de bestraling niet blootgesteld worden aan zonlicht.’
Met dank aan oncologieverpleegkundige Caroline Goossens, en radiotherapeut-oncoloog dr. Sophie Cvilic, beiden werkzaam in het AZ Sint-Jan te Brugge (B).
Noten
1 Bate T e.a. Management of skin reactions during radiotherapy: a study of nursing practice. Eur J Cancer Care (Engl). 2005 Mar;14(1):28-42.
2 Harper JL, Franklin LE, Jenrette JM, Aguero EG. Skin toxicity during breast irradiation: pathophysiology and management. South Med J. 2004;7:989–93.
Dit artikel is in januari 2014 gepubliceerd in Nursing (©).
Waardeer dit artikel!
Als je dit artikel waardeert en je waardering wilt laten blijken met een kleine bijdrage: dat kan! Met een grotere bijdrage steun je me nog veel meer. Zo help je onafhankelijke journalistiek in stand houden.